COVID-19: Tempo di persistenza ambienti e disinfettanti | Rev. 1.0 del 24.05.2020
| Appunti Sicurezza lavoro | |||||||||||||
| 10 Maggio 2025 | |||||||||||||
| Salve Visitatore | |||||||||||||
|
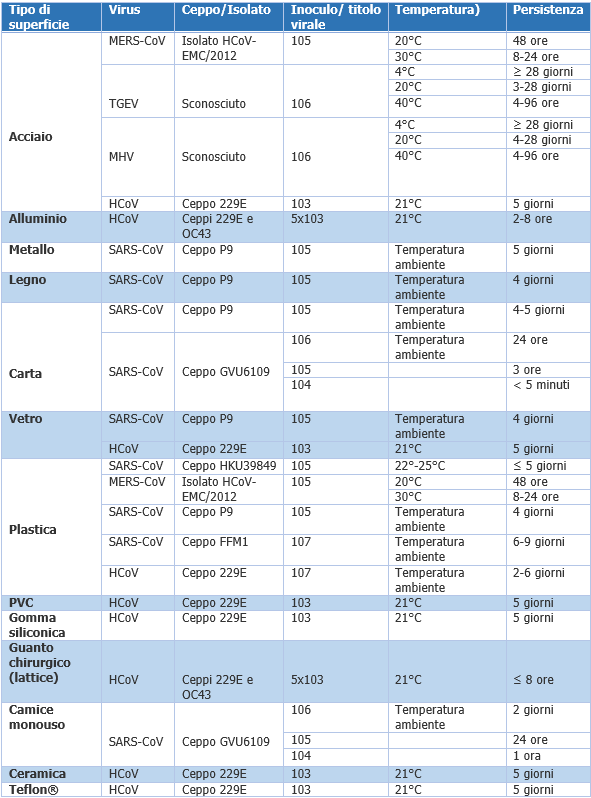
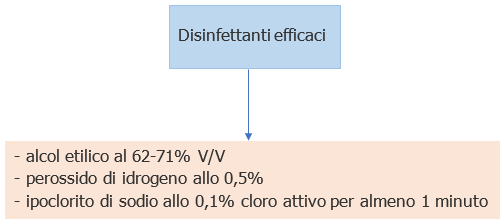
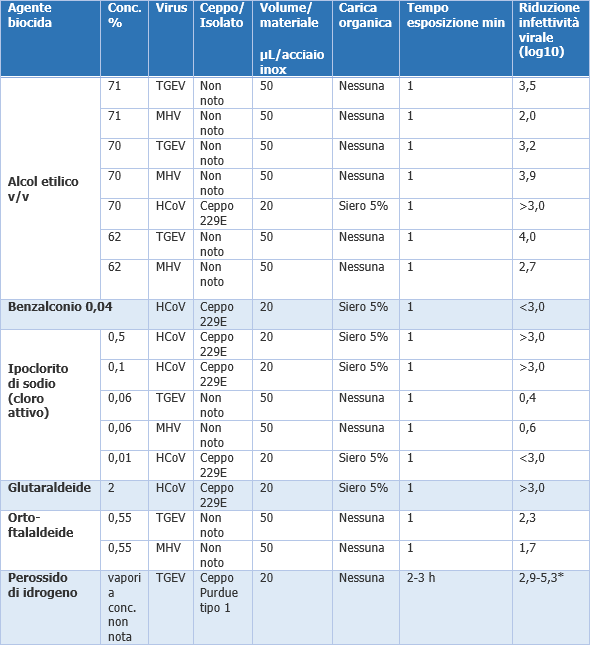
COVID-19: Tempo di persistenza ambienti e disinfettanti ID 10746 | Rev. 2.0 del 24.05.2020 - Documento completo allegato Note Rev. 1.0 del 24.05.2020 La Rev. 1.0 del 24.05.2020 tiene conto delle indicazioni riportate nella Circolare Min. Salute n. 0017644 del 22.05.2020. Oggetto: Indicazioni per l’attuazione di misure contenitive del contagio da SARS-CoV-2 attraverso procedure di sanificazione di strutture non sanitarie (superfici, ambienti interni) e abbigliamento. Vedi in pag. 9 L'ISS riporta che "..Non vi sono al momento motivi che facciano supporre che la sopravvivenza del virus SARS-CoV-2 nell’ambiente possa essere diversa da quella di altri coronavirus umani come SARS-CoV e MERS-CoV.."(1). In generale, i coronavirus umani possono rimanere vitali e mantenere la capacità infettante su superfici inanimate a temperatura ambiente per un periodo variabile da 2 ore a 9 giorni, a seconda del contesto analizzato, la tabella 1 illustra la Persistenza di coronavirus su differenti tipologie di superfici inanimate. Trasmissione ambientale La contaminazione ambientale deve essere considerata una possibile fonte di infezione da SARS-CoV2. Pertanto, gli studi si sono concentrati, attraverso campionamenti di superfici ed aria, all’analisi della permanenza del virus nell’ambiente. In particolare, è emerso che: - La contaminazione di stanze e servizi igienici occupati da pazienti affetti da COVID-19 risulta essere ubiquitaria. Inoltre, è stata riscontrata la presenza di contaminazione su oggetti personali come telefoni cellulari, telecomandi ed attrezzature mediche a contatto quasi costante con il paziente. Tutti i campionamenti eseguiti dopo la pulizia degli ambienti sono risultati negativi, mostrando che le misure di decontaminazione adottate sono sufficienti. - È stata rilevata una contaminazione nei campioni di aria: il virus espirato da individui infetti può essere disperso da flussi d’aria nell’ambiente anche in assenza di procedure che generano aerosol. La modellizzazione dei flussi d’aria indica le modalità di contaminazione del pavimento e delle superfici per deposizione delle particelle anche a distanza del letto del paziente. - La mancanza di una correlazione tra il grado di contaminazione ambientale e la temperatura corporea indica che gli individui infetti possono rilasciare RNA virale nell’ambiente anche senza sintomi chiaramente identificabili. - Un recente studio ha rilevato l’RNA virale in campioni di aerosol in diverse aree in due ospedali di Wuhan durante l’epidemia di COVID-19. Le concentrazioni di RNA di SARS-CoV-2 nell’aerosol nei reparti di isolamento e nelle stanze dei pazienti intubati risultavano molto basse mentre erano elevate nei bagni dei pazienti. La ventilazione delle stanze, la sanificazione delle attrezzature, l'appropriato utilizzo e la disinfezione dei bagni possono ridurre efficacemente la concentrazione dell'RNA di SARS-CoV-2 in aerosol. Si conclude quindi che sia la trasmissione attraverso le secrezioni respiratorie che la trasmissione ambientale giocano un ruolo importante nell’epidemiologia del (SARS-CoV-2) così come era stato dimostrato precedentemente per gli altri due virus zoonotici, SARS-CoV-1 e MERS-CoV. Sopravvivenza nell’ambiente Non vi sono al momento motivi che facciano supporre che la sopravvivenza del virus SARS-CoV-2 nell’ambiente possa essere diversa da quella di altri coronavirus umani come SARS-CoV e MERS-CoV. In generale, i coronavirus umani possono rimanere vitali e mantenere la capacità infettante su superfici inanimate a temperatura ambiente per un periodo variabile da 2 ore a 9 giorni, a seconda del contesto analizzato (Tabella 1). MERS-CoV, il coronavirus correlato alla sindrome respiratoria del Medio Oriente, può ad esempio resistere più di 48 ore a una temperatura ambiente media (20°C) su diverse superfici. Nei fluidi biologici umani (feci, sputo, siero) la sopravvivenza dei coronavirus può prolungarsi fino a 96 ore (risultano meno stabili nelle urine), sulle superfici non porose da 60 a 72 ore, e sulle superfici porose fino a 72 ore. Tuttavia, non è possibile definire con precisione il tempo di sopravvivenza in quanto condizionato da diversi parametri come il tipo di vettore, l’umidità residua, la temperatura, la presenza di materiale organico, la concentrazione virale iniziale, la natura della superficie sulla quale il virus si deposita. Tabella 1. Persistenza di coronavirus su differenti tipologie di superfici inanimate Teflon® Politetrafluoroetilene Anche la temperatura influisce sulla sopravvivenza dei coronavirus: 30-40°C riducono il tempo di persistenza di virus patogeni come MERS-CoV, TGEV (virus della gastroenterite suina) e MHV (virus dell’epatite murina) mentre le temperature basse (4°C) lo prolungano oltre i 28 giorni. Inoltre, SARS- CoV-2 risulta estremamente stabile a temperatura ambiente in un’ampia gamma di valori di pH (pH 3-10).PVC: PolivinilCloruroVinile; Le evidenze più recenti dimostrano che la stabilità ambientale di SARS-CoV-2 è molto simile a quella di SARS-CoV-1: entrambi i virus hanno un’emivita media in aerosol di 2,7 ore. Sulle superfici SARS- CoV-2 si è dimostrato resistente fino a 4 ore sul rame, fino a 24 ore sul cartone e fino a 2-3 giorni su plastica (emivita media stimata 16 ore) ed acciaio inossidabile (emivita media stimata 13 ore). Inoltre, il virus è altamente stabile a 4°C (è stata dimostrata solamente una riduzione del titolo infettivo di circa 0,7 log-unità il 14° giorno), ma sensibile al calore: con l’aumento della temperatura di incubazione a 70°C, il tempo di inattivazione del virus è stato ridotto a 5 minuti. Sorprendentemente, un livello rilevabile di virus infettivo potrebbe essere ancora presente sullo strato esterno di una maschera chirurgica dopo sette giorni (10). Virus e disinfettanti I virus possono essere classificati in tre sottogruppi in base alla loro resistenza verso i disinfettanti chimici: piccoli (<50 nm) senza envelope altamente resistenti; grandi (>50 nm) senza envelope mediamente sensibili; grandi (>50 nm) con envelope altamente sensibili. (SARS-CoV-2) A quest’ultimo gruppo appartengono i coronavirus di cui fa parte SARS-CoV-2. I virus con envelope sono i più sensibili all’inattivazione da parte dei disinfettanti, perché possiedono un pericapside lipidico che è facilmente danneggiato dalla maggior parte dei disinfettanti, i quali compromettono l’integrità del virus e ne neutralizzano la capacità infettiva. I criteri di efficacia si basano sulla facilità con cui i tre tipi di virus vengono inattivati dai disinfettanti. La norma EN 14476 regolamenta le prove che un disinfettante deve sostenere per valutarne l’attività virucida e stabilisce di testare il prodotto su due virus di prova, uno dei quali è il poliovirus, virus nudo particolarmente resistente. Studi di efficacia dei disinfettanti sui coronavirus Sebbene le evidenze scientifiche abbiano dimostrato che i coronavirus, tra cui gli agenti eziologici di SARS e di MERS, possono persistere sulle superfici inanimate come metalli, vetro o plastica per più di 9 giorni (Tabella 2), gli stessi virus possono essere inattivati efficacemente tramite procedure di disinfezione delle superfici per mezzo di: Altri agenti biocidi, come benzalconio cloruro allo 0,05%-0,2% o la clorexidina digluconato al 0,02% hanno una minore efficacia. Tra i diversi germicidi sanitari, quelli con una concentrazione di etanolo al 70% si sono dimostrati più efficaci rispetto allo 0,06% di ipoclorito di sodio dopo un minuto di contatto su superfici dure. I test effettuati su SARS-CoV-1 hanno dimostrato che l’ipoclorito di sodio è efficace alle concentrazioni di 0,05% e 0,1% solo cinque minuti dopo il contatto. In letteratura però sono presenti evidenze secondo le quali una più alta diminuzione di carica virale e una più rapida tempistica di efficacia è raggiungibile anche grazie ad una più alta concentrazione di cloro attivo (0,5%). Questo ultimo dato però non preclude l’importanza dell’ipoclorito, soprattutto in ambito ospedaliero, utilizzato per le grandi superfici, in quanto privo di infiammabilità e della rapida vaporabilità caratteristiche dell’etanolo. I prodotti disinfettanti a base fenolica diminuiscono significativamente il titolo di coronavirus solamente dopo 10 minuti dall’applicazione. Risultati simili sono stati ottenuti utilizzando detergenti per la casa contenenti lauril etere solfato di sodio, poliglicosidi alchilici e cocamide dietanolammide. Anche i vapori di perossido di idrogeno risultano possedere attività virucida. Pertanto, l’efficacia disinfettante è fortemente compromessa se i prodotti germicidi non sono utilizzati seguendo le indicazioni della scheda tecnica ed il tempo di contatto è inferiore a quello indicato. Tabella 2. Inattivazione dei coronavirus da parte di diversi tipi di agenti biocidi nei carrier test Conc. % Concentrazione % TGEV virus della gastroenterite trasmissibili; Nel complesso, SARS-CoV-2 può essere altamente stabile in un ambiente favorevole, ma è anche suscettibile ai metodi di disinfezione standard, e sono applicabili tutti i prodotti di dimostrata efficacia secondo la norma ISO EN 14476. Per contro non si rilevano ad oggi evidenze in letteratura che dimostrino l’efficacia della sanificazione mediante ozono su superfici contaminate da SARS-CoV-2. Indicazioni per la sanificazione dei locali ospitanti pazienti positivi COVID-19 ... (1) vedasi Indicazioni sanificazione degli ambienti interni emergenza SARS-COV 2 Matrice Revisioni
Collegati |
|||||||||||||
|
|
|||||||||||||
 |
|||||||||||||
|
è un sito di INVIO NEWSLETTTER Se vuoi cancellarti dall'invio della newsletter oppure effettua il login al sito ed entra nella Tua Area Riservata, in “Modifica dati” agisci con la spunta sul box di selezione “Newsletter”. L'Elenco completo di tutte le ns newsletter è qui: Archivio newsletter |
|||||||||||||
  |
|||||||||||||
| Certifico Srl 2000-2020 | VAT IT02442650541 | |||||||||||||